Hlavné kritérium arteriálna hypertenzia (alebo arteriálna hypertenzia) ako celá skupina chorôb - stabilné, to znamená, že sa pri opakovaných meraniach v rôznych dňoch zistí zvýšenie krvného tlaku (TK). Otázka, aký krvný tlak sa považuje za zvýšený, nie je taká jednoduchá, ako by sa mohlo zdať. Faktom je, že u prakticky zdravých ľudí je rozsah hodnôt krvného tlaku pomerne široký. Výsledky dlhodobého pozorovania ľudí s rôznymi hladinami krvného tlaku ukázali, že už od hladiny 115/75 mm Hg. Art., každé ďalšie zvýšenie krvného tlaku o 10 mm Hg. čl. je sprevádzané zvýšeným rizikom rozvoja kardiovaskulárnych ochorení (predovšetkým ischemickej choroby srdca a cievnej mozgovej príhody). Výhody moderných metód liečby artériovej hypertenzie sú však preukázané najmä u pacientov, ktorých krvný tlak presiahol 140/90 mm Hg. čl. Z tohto dôvodu bolo dohodnuté považovať túto prahovú hodnotu za kritérium na identifikáciu arteriálnej hypertenzie.
Zvýšený krvný tlak môžu sprevádzať desiatky rôznych chronických ochorení a hypertenzia je len jedným z nich, ale najčastejším: približne 9 prípadov z 10. Diagnóza hypertenzie sa stanovuje v prípadoch, keď dochádza k stabilnému zvýšeniu krvného tlaku, ale nie sú zistené žiadne iné ochorenia, ktoré vedú k zvýšeniu krvného tlaku.
Hypertenzia je ochorenie, ktorého hlavným prejavom je stabilné zvýšenie krvného tlaku. Pozorovaním veľkých skupín ľudí boli zistené rizikové faktory, ktoré zvyšujú pravdepodobnosť jeho rozvoja. Okrem genetickej predispozície, ktorú majú niektorí ľudia, tieto rizikové faktory zahŕňajú:
- obezita;
- nečinnosť;
- nadmerná konzumácia stolovej soli, alkoholu;
- chronický stres;
- fajčenie.
Vo všeobecnosti všetky tie vlastnosti, ktoré sprevádzajú moderný mestský životný štýl v priemyselných krajinách. To je dôvod, prečo sa hypertenzia považuje za chorobu životného štýlu a cielené zmeny k lepšiemu by sa mali vždy považovať za súčasť programu liečby hypertenzie od prípadu k prípadu.
Aké ďalšie ochorenia sprevádza zvýšený krvný tlak? Ide o mnohé ochorenia obličiek (pyelonefritída, glomerulonefritída, polycystická choroba, diabetická nefropatia, stenóza (zúženie) renálnych tepien a pod.), množstvo endokrinných ochorení (nádory nadobličiek, hypertyreóza, Cushingova choroba a syndróm), syndróm obštrukčného spánkového apnoe a niektoré ďalšie, zriedkavejšie ochorenia. Pravidelné užívanie liekov, ako sú glukokortikosteroidy, nesteroidné protizápalové lieky a perorálna antikoncepcia, môže tiež viesť k trvalému zvýšeniu krvného tlaku. Vyššie uvedené ochorenia a stavy vedú k rozvoju takzvanej sekundárnej alebo symptomatickej arteriálnej hypertenzie. Lekár stanoví diagnózu hypertenzie, ak sa pri rozhovore s pacientom, zisťovaní anamnézy ochorenia, vyšetrení, ako aj na základe výsledkov niektorých, väčšinou jednoduchých laboratórnych a inštrumentálnych výskumných metód, diagnostika niektorej zo sekundárnych artériových hypertenzií javí ako nepravdepodobná.
Ak spozorujete podobné príznaky, poraďte sa so svojím lekárom. Nevykonávajte samoliečbu - je to nebezpečné pre vaše zdravie!
Príznaky arteriálnej hypertenzie
Samotný vysoký krvný tlak sa u mnohých ľudí neprejavuje žiadnymi subjektívnymi pocitmi. Ak je vysoký krvný tlak sprevádzaný príznakmi, môže ísť o pocit ťažoby v hlave, bolesti hlavy, blikanie pred očami, nevoľnosť, závraty, neistotu pri chôdzi, ako aj množstvo iných príznakov, ktoré sú pre vysoký krvný tlak skôr nešpecifické. Vyššie uvedené symptómy sa prejavujú oveľa zreteľnejšie počas hypertenznej krízy - náhleho výrazného zvýšenia krvného tlaku, čo vedie k jasnému zhoršeniu stavu a pohody.
Dalo by sa pokračovať v uvádzaní možných symptómov hypertenzie oddelených čiarkami, ale v tomto nie je žiadny zvláštny prínos. prečo? Po prvé, všetky tieto symptómy sú pre hypertenziu nešpecifické (t. j. môžu sa vyskytovať buď jednotlivo, alebo v rôznych kombináciách pri iných ochoreniach), a po druhé, na zistenie prítomnosti arteriálnej hypertenzie je dôležitý samotný fakt stabilného zvýšenia krvného tlaku. A to sa odhalí nie hodnotením subjektívnych príznakov, ale až meraním krvného tlaku, navyše opakovane. To znamená, že po prvé, „na jedno posedenie“ by ste si mali zmerať krvný tlak dvakrát alebo trikrát (s krátkou prestávkou medzi meraniami) a ako skutočný krvný tlak použiť aritmetický priemer dvoch alebo troch nameraných hodnôt. Po druhé, stálosť zvýšenia krvného tlaku (kritérium na diagnostikovanie hypertenzie ako chronického ochorenia) by mala byť potvrdená meraniami v rôznych dňoch, najlepšie s intervalom aspoň jedného týždňa.
Ak sa rozvinie hypertenzná kríza, určite budú príznaky, inak nejde o hypertenznú krízu, ale jednoducho o asymptomatické zvýšenie krvného tlaku. A tieto príznaky môžu byť buď tie, ktoré sú uvedené vyššie, alebo iné, závažnejšie - sú diskutované v časti „Komplikácie“.
Symptomatická (sekundárna) artériová hypertenzia vzniká ako súčasť iných ochorení, a preto ich prejavy okrem skutočných príznakov vysokého krvného tlaku (ak nejaké sú), závisia od základného ochorenia. Napríklad pri hyperaldosteronizme to môže byť svalová slabosť, kŕče a dokonca prechodná (trvajúca hodiny alebo dni) paralýza svalov nôh, rúk a krku. So syndrómom obštrukčného spánkového apnoe - chrápanie, spánkové apnoe, denná ospalosť.
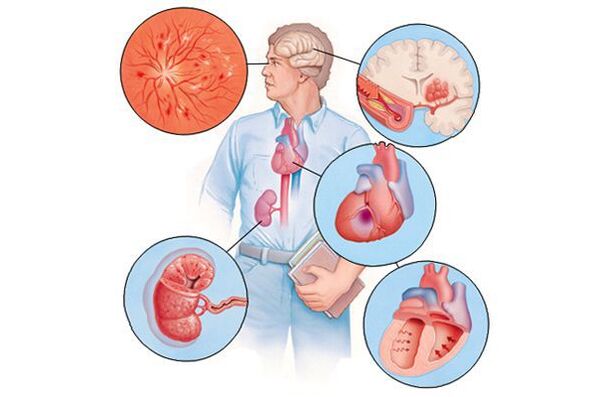
Ak hypertenzia po čase – zvyčajne po mnohých rokoch – vedie k poškodeniu rôznych orgánov (v tomto kontexte sa nazývajú „cieľové orgány“), môže sa to prejaviť znížením pamäti a inteligencie, mozgovou príhodou alebo prechodnou cievnou mozgovou príhodou, zväčšením hrúbky stien srdca, zrýchleným vývojom aterosklerotických plátov v cievach srdca a iných orgánov, znížením frekvencie myokardu a infarktu myokardu v obličkách Podľa toho budú klinické prejavy spôsobené týmito komplikáciami a nie zvýšením krvného tlaku ako takého.
Patogenéza arteriálnej hypertenzie
Pri hypertenzii je dysregulácia cievneho tonusu a zvýšený krvný tlak hlavným obsahom tohto ochorenia, takpovediac jeho „kvintesenciou“. Faktory ako genetická predispozícia, obezita, nečinnosť, nadmerná konzumácia kuchynskej soli, alkohol, chronický stres, fajčenie a mnohé ďalšie, súvisiace najmä so životným štýlom, vedú časom k narušeniu fungovania endotelu - vnútornej vrstvy arteriálnych ciev s hrúbkou jednej bunkovej vrstvy, ktorá sa aktívne podieľa na regulácii tonusu, a tým aj lúmenu ciev. Tonus mikrovaskulatúrnych ciev, a teda objem lokálneho prietoku krvi v orgánoch a tkanivách, je autonómne regulovaný endotelom, a nie priamo centrálnym nervovým systémom. Ide o systém lokálnej regulácie krvného tlaku. Existujú však aj iné úrovne regulácie krvného tlaku - centrálny nervový systém, endokrinný systém a obličky (ktoré si tiež uvedomujú svoju regulačnú úlohu z veľkej časti vďaka schopnosti podieľať sa na hormonálnej regulácii na úrovni celého organizmu). Porušenie týchto zložitých regulačných mechanizmov vedie vo všeobecnosti k zníženiu schopnosti celého systému jemne sa prispôsobovať neustále sa meniacim potrebám orgánov a tkanív na zásobovanie krvou.
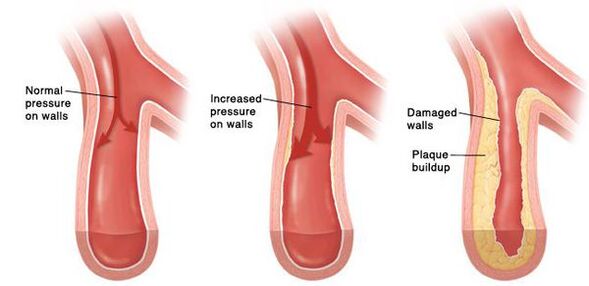
Postupom času vzniká pretrvávajúci kŕč malých tepien a následne sa ich steny natoľko zmenia, že sa už nedokážu vrátiť do pôvodného stavu. Vo väčších cievach v dôsledku neustále zvýšeného krvného tlaku vzniká ateroskleróza zrýchleným tempom. Steny srdca sa stávajú hrubšími, vyvíja sa hypertrofia myokardu a potom rozšírenie dutín ľavej predsiene a ľavej komory. Zvýšený tlak poškodzuje glomeruly, ich počet sa znižuje a v dôsledku toho sa znižuje schopnosť obličiek filtrovať krv. V mozgu v dôsledku zmien v cievach, ktoré ho zásobujú, dochádza aj k negatívnym zmenám - vznikajú drobné ložiská krvácaní, ale aj malé oblasti nekrózy (odumretia) mozgových buniek. Pri prasknutí aterosklerotického plátu v dostatočne veľkej cieve dochádza k trombóze, zablokovaniu priesvitu cievy, čo vedie k mŕtvici.
Klasifikácia a štádiá vývoja arteriálnej hypertenzie
Hypertenzia sa v závislosti od veľkosti zvýšeného krvného tlaku delí na tri stupne. Okrem toho, ak vezmeme do úvahy zvýšenie rizika kardiovaskulárnych ochorení na „ročnej dekáde“, už od hladiny krvného tlaku nad 115/75 mm Hg. Art., Existuje niekoľko ďalších gradácií hladín krvného tlaku.
Ak hodnoty systolického a diastolického krvného tlaku spadajú do rôznych kategórií, potom sa stupeň arteriálnej hypertenzie hodnotí najvyššou z týchto dvoch hodnôt a nezáleží na tom - systolický alebo diastolický. Stupeň zvýšenia krvného tlaku pri diagnostikovaní hypertenzie sa zisťuje opakovaným meraním v rôznych dňoch.
V niektorých krajinách sa naďalej rozlišujú štádiá hypertenzie, zatiaľ čo európske usmernenia pre diagnostiku a liečbu arteriálnej hypertenzie neuvádzajú žiadne štádiá. Identifikácia štádií má odrážať fázovanie priebehu hypertenzie od jej začiatku až po objavenie sa komplikácií.
Existujú tri stupne:
- Etapa I znamená, že stále nie je zjavné poškodenie tých orgánov, ktoré sú najčastejšie postihnuté týmto ochorením: nedochádza k zväčšeniu (hypertrofii) ľavej srdcovej komory, nedochádza k výraznému zníženiu filtračnej rýchlosti v obličkách, ktorá sa určuje s prihliadnutím na hladinu kreatinínu v krvi, v moči sa nezistil albumínový proteín, zhrubnutie stien karotídy alebo artróza nie je arteróza karotídy atď. Takéto poškodenie vnútorných orgánov je zvyčajne asymptomatické.
- Ak existuje aspoň jeden z uvedených príznakov, diagnostikujte Etapa II hypertenzia.
- Nakoniec asi Stupeň III O hypertenzii hovoríme pri aspoň jednom kardiovaskulárnom ochorení s klinickými prejavmi spojenými s aterosklerózou (infarkt myokardu, cievna mozgová príhoda, angina pectoris, aterosklerotická lézia tepien dolných končatín), alebo napríklad závažné poškodenie obličiek prejavujúce sa výrazným znížením filtrácie a/alebo výraznou stratou bielkovín v moči.
Tieto štádiá sa nie vždy prirodzene navzájom nahradia: napríklad osoba utrpela infarkt myokardu a po niekoľkých rokoch došlo k zvýšeniu krvného tlaku - ukázalo sa, že takýto pacient má okamžite hypertenziu v štádiu III. Účelom stagingu je najmä zoradiť pacientov podľa rizika kardiovaskulárnych komplikácií. Od toho závisia aj liečebné opatrenia: čím vyššie riziko, tým intenzívnejšia liečba. Pri formulovaní diagnózy sa riziko hodnotí v štyroch stupňoch. 4. gradácia zároveň zodpovedá najväčšiemu riziku.
Komplikácie arteriálnej hypertenzie
Cieľom liečby hypertenzie nie je „znížiť“ vysoký krvný tlak, ale z dlhodobého hľadiska maximálne znížiť riziko kardiovaskulárnych a iných komplikácií, keďže toto riziko – opäť, keď sa hodnotí na škále „roku desaťročia“ – narastá o každých ďalších 10 mm Hg. čl. už od hladiny krvného tlaku 115/75 mm Hg. čl. To sa týka komplikácií, ako je mŕtvica, ischemická choroba srdca, vaskulárna demencia (demencia), chronické renálne a chronické srdcové zlyhanie, aterosklerotické vaskulárne lézie dolných končatín.

Väčšina pacientov s hypertenziou sa zatiaľ o nič nestará, a tak nemajú veľkú motiváciu liečiť sa, pravidelne užívať určité minimum liekov a meniť svoj životný štýl na zdravší. Pri liečbe hypertenzie však neexistujú jednorazové opatrenia, ktoré by vám umožnili navždy zabudnúť na túto chorobu bez toho, aby ste urobili niečo viac pre jej liečbu.
Diagnóza arteriálnej hypertenzie
S diagnózou arteriálnej hypertenzie ako takej je väčšinou všetko celkom jednoduché: vyžaduje si to len opakovane zaznamenávaný krvný tlak na úrovni 140/90 mm Hg. čl. a vyššie. Ale hypertenzia a arteriálna hypertenzia nie sú to isté: ako už bolo spomenuté, zvýšenie krvného tlaku sa môže prejaviť množstvom chorôb a hypertenzia je len jednou z nich, aj keď najčastejšou. Pri diagnostike sa lekár musí na jednej strane uistiť, že zvýšenie krvného tlaku je stabilné, a na druhej strane posúdiť pravdepodobnosť, že zvýšenie krvného tlaku je prejavom symptomatickej (sekundárnej) arteriálnej hypertenzie.
Za týmto účelom v prvej fáze diagnostického vyhľadávania lekár zistí, v akom veku sa krvný tlak prvýkrát začal zvyšovať, či existujú príznaky, ako napr.napríklad chrápanie s prestávkami v dýchaní počas spánku, záchvaty svalovej slabosti, nezvyčajné nečistoty v moči, záchvaty náhleho búšenia srdca s potením a bolesťami hlavy a pod. Má zmysel ujasniť si, aké lieky a doplnky stravy pacient užíva, pretože v niektorých prípadoch môžu viesť k zvýšeniu krvného tlaku alebo zhoršeniu už tak zvýšeného. Niekoľko rutinných (vykonávaných takmer u všetkých pacientov s vysokým krvným tlakom) diagnostických testov spolu s informáciami získanými počas rozhovoru s lekárom pomáha posúdiť pravdepodobnosť niektorých foriem sekundárnej hypertenzie: kompletná analýza moču, stanovenie koncentrácie kreatinínu a glukózy v krvi a niekedy draslíka a iných elektrolytov. Vo všeobecnosti, ak vezmeme do úvahy nízku prevalenciu sekundárnych foriem arteriálnej hypertenzie (asi 10 % všetkých jej prípadov), ďalšie hľadanie týchto ochorení ako možnej príčiny vysokého krvného tlaku musí mať dobré dôvody. Preto, ak sa v prvej fáze diagnostického hľadania nezistia žiadne významné údaje v prospech sekundárnej povahy arteriálnej hypertenzie, potom sa v budúcnosti uvažuje o zvýšení krvného tlaku v dôsledku hypertenzie. Tento úsudok môže byť niekedy následne revidovaný, keď budú k dispozícii nové údaje o pacientovi.
Okrem hľadania údajov o možnej sekundárnej povahe zvýšenia krvného tlaku, lekár zisťuje prítomnosť rizikových faktorov kardiovaskulárnych ochorení (je potrebné na posúdenie prognózy a cielenejšie vyhľadávanie poškodenia vnútorných orgánov), prípadne už existujúcich ochorení kardiovaskulárneho systému alebo ich asymptomatického poškodenia – to ovplyvňuje posúdenie prognózy a štádia hypertenzie, výber terapeutických opatrení. Na tento účel sa okrem rozhovoru s pacientom a jeho vyšetrenia vykonáva množstvo diagnostických štúdií (napríklad elektrokardiografia, echokardiografia, ultrazvukové vyšetrenie ciev krku a v prípade potreby niektoré ďalšie štúdie, ktorých charakter je určený už získanými lekárskymi údajmi o pacientovi).
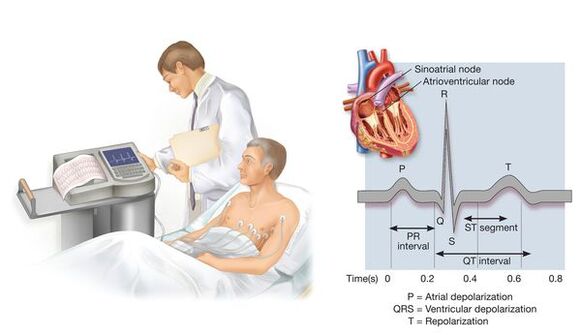
Denné monitorovanie krvného tlaku pomocou špeciálnych kompaktných zariadení vám umožňuje posúdiť zmeny krvného tlaku počas obvyklého životného štýlu pacienta. Táto štúdia nie je potrebná vo všetkých prípadoch - najmä ak sa krvný tlak nameraný u lekára výrazne líši od tlaku nameraného doma, ak je potrebné vyhodnotiť nočný krvný tlak, ak existuje podozrenie na epizódy hypotenzie a niekedy na posúdenie účinnosti liečby.
Vo všetkých prípadoch sa teda používajú niektoré diagnostické metódy pri vyšetrovaní pacienta s vysokým krvným tlakom; použitie iných metód je selektívnejšie v závislosti od už získaných údajov o pacientovi na kontrolu predpokladov, ktoré lekár urobil počas predbežného vyšetrenia.
Liečba arteriálnej hypertenzie
Čo sa týka nedrogových opatrení zameraných na liečbu hypertenzie, najpresvedčivejšie dôkazy sa nahromadili o pozitívnej úlohe zníženia príjmu soli, zníženia a udržania telesnej hmotnosti na tejto úrovni, pravidelného telesného tréningu (námahy), maximálne striedmej konzumácie alkoholu, ako aj zvýšenia obsahu zeleniny a ovocia v strave. Len všetky tieto opatrenia sú účinné v rámci dlhodobých zmien nezdravého životného štýlu, ktoré viedli k rozvoju hypertenzie. Napríklad zníženie telesnej hmotnosti o 5 kg viedlo k zníženiu krvného tlaku v priemere o 4,4/3,6 mmHg. čl. - zdá sa to málo, ale v kombinácii s ostatnými vyššie uvedenými opatreniami na zlepšenie životného štýlu môže byť efekt dosť výrazný.
Zlepšenie životosprávy je opodstatnené takmer u všetkých pacientov s hypertenziou, avšak medikamentózna liečba je indikovaná, aj keď nie vždy, vo väčšine prípadov. U pacientov so zvýšením krvného tlaku o 2 a 3 stupne, ako aj s hypertenziou akéhokoľvek stupňa s vysokým vypočítaným kardiovaskulárnym rizikom je medikamentózna liečba povinná (jej dlhodobábenefit bol preukázaný v mnohých klinických štúdiách), potom pri hypertenzii 1. stupňa s nízkym a stredným vypočítaným kardiovaskulárnym rizikom nebol benefit takejto liečby vo veľkých klinických štúdiách presvedčivo dokázaný. V takýchto situáciách sa možný prínos medikamentóznej terapie posudzuje individuálne s prihliadnutím na preferencie pacienta. Ak aj napriek zlepšeniu životosprávy u takýchto pacientov pretrváva zvýšenie krvného tlaku niekoľko mesiacov pri opakovaných návštevách lekára, je potrebné prehodnotiť potrebu užívania liekov. Okrem toho veľkosť vypočítaného rizika často závisí od úplnosti vyšetrenia pacienta a môže sa ukázať ako výrazne vyššia, ako sa pôvodne predpokladalo. Takmer vo všetkých prípadoch liečby hypertenzie sa snažia dosiahnuť stabilizáciu krvného tlaku pod 140/90 mmHg. čl. Neznamená to, že pri 100 % meraní bude pod týmito hodnotami, ale čím menej často krvný tlak pri meraní za štandardných podmienok (popísaných v časti „Diagnostika“) túto hranicu prekročí, tým lepšie. Vďaka tejto liečbe sa výrazne znižuje riziko kardiovaskulárnych komplikácií a hypertenzné krízy, ak sa vyskytnú, sú oveľa menej časté ako bez liečby. Vďaka moderným liekom, tým negatívnym procesom, ktoré pri hypertenzii časom nevyhnutne a latentne ničia vnútorné orgány (predovšetkým srdce, mozog a obličky), sú tieto procesy spomalené alebo pozastavené, v niektorých prípadoch môžu byť dokonca zvrátené.
Z liekov na liečbu hypertenzie sú hlavné 5 tried liekov:
- diuretiká (diuretiká);
- antagonisty vápnika;
- inhibítory angiotenzín-konvertujúceho enzýmu (názvy končiace na -adj);
- antagonisty receptora angiotenzínu II (názvy končiace na -sartan);
- beta blokátory.
V poslednej dobe sa osobitne zdôrazňuje úloha prvých štyroch tried liekov pri liečbe hypertenzie. Používajú sa aj betablokátory, ale hlavne vtedy, keď si ich užívanie vyžadujú sprievodné ochorenia – v týchto prípadoch plnia betablokátory dvojaký účel.
V súčasnosti sa uprednostňujú kombinácie liekov, pretože liečba niektorým z nich len zriedkavo vedie k dosiahnutiu požadovanej hladiny krvného tlaku. Existujú aj fixné kombinácie liekov, vďaka ktorým je liečba pohodlnejšia, keďže pacient berie len jednu tabletu namiesto dvoch či dokonca troch. Výber potrebných tried liekov pre konkrétneho pacienta, ako aj ich dávky a frekvenciu podávania vykonáva lekár, berúc do úvahy také údaje o pacientovi, ako je hladina krvného tlaku, sprievodné ochorenia atď.
Vďaka mnohostranným pozitívnym účinkom moderných liekov liečba hypertenzie zahŕňa nielen znižovanie krvného tlaku ako takého, ale aj ochranu vnútorných orgánov pred negatívnymi vplyvmi tých procesov, ktoré vysoký krvný tlak sprevádzajú. Okrem toho, keďže hlavným cieľom liečby je minimalizovať riziko jej komplikácií a predĺžiť očakávanú dĺžku života, môže byť potrebné upraviť hladinu cholesterolu v krvi, užívať lieky, ktoré znižujú riziko vzniku krvných zrazenín (čo vedie k infarktu myokardu alebo cievnej mozgovej príhode) atď. Odvykanie od fajčenia, bez ohľadu na to, ako triviálne to môže znieť, vám umožňuje výrazne znížiť riziko mozgovej príhody a infarktu myokardu spojeného s hypertenziou a infarktom myokardu. krvných ciev. Liečba hypertenzie teda zahŕňa riešenie choroby mnohými spôsobmi a dosiahnutie normálneho krvného tlaku je len jedným z nich.
Predpoveď. Prevencia
O celkovej prognóze nerozhoduje len a ani nie tak vysoký krvný tlak, ale množstvo rizikových faktorov kardiovaskulárnych ochorení, stupeň ich závažnosti a trvanie negatívneho vplyvu.
Tieto rizikové faktory sú:
- fajčenie;
- zvýšená hladina cholesterolu v krvi;
- vysoký krvný tlak;
- obezita;
- sedavý životný štýl;
- vek (s každou dekádou prežitou po 40 rokoch sa riziko zvyšuje);
- mužské pohlavie a iné.
V tomto prípade je dôležitá nielen intenzita expozície rizikovým faktorom (napr. vyfajčenie 20 cigariet denne je nepochybne horšie ako 5 cigariet, hoci obe sú spojené s horšou prognózou), ale aj dĺžka ich expozície. U ľudí, ktorí ešte nemajú zjavné srdcovocievne ochorenia okrem hypertenzie, možno prognózu posúdiť pomocou špeciálnych elektronických kalkulačiek, z ktorých jedna zohľadňuje pohlavie, vek, hladinu cholesterolu v krvi, krvný tlak a fajčenie. Elektronická kalkulačka SCORE je vhodná na odhad rizika úmrtia na kardiovaskulárne ochorenia v nasledujúcich 10 rokoch od dátumu hodnotenia rizika. Vo väčšine prípadov získané riziko, ktoré je v absolútnych číslach nízke, môže zároveň vyvolať zavádzajúci dojem, pretože kalkulačka vám umožňuje vypočítať riziko kardiovaskulárnej smrti. Riziko nefatálnych komplikácií (infarkt myokardu, cievna mozgová príhoda, angina pectoris a pod.) je mnohonásobne vyššie. Prítomnosť diabetes mellitus zvyšuje riziko v porovnaní s rizikom vypočítaným pomocou kalkulačky: pre mužov 3-krát a pre ženy - dokonca 5-krát.
Čo sa týka prevencie hypertenzie, môžeme povedať, že keďže sú známe rizikové faktory jej vzniku (neaktivita, nadváha, chronický stres, pravidelný nedostatok spánku, abúzus alkoholu, zvýšená konzumácia kuchynskej soli a iné), tak všetky zmeny životného štýlu, ktoré znižujú vplyv týchto faktorov, znižujú aj riziko vzniku hypertenzie. Toto riziko je však sotva možné úplne znížiť na nulu – existujú faktory, ktoré od nás nezávisia vôbec alebo od nás závisia len málo: genetické vlastnosti, pohlavie, vek, sociálne prostredie a niektoré ďalšie. Problémom je, že ľudia začínajú uvažovať o prevencii hypertenzie najmä vtedy, keď sú už nezdraví a krvný tlak je už v tej či onej miere zvýšený. A to nie je ani tak otázka prevencie ako liečby.
















